PLDDはなぜ保険収載されないのかpldddirector
「日本の健康保険制度は、世界に冠たる国民皆保険制度」としばしば称賛され、保険に認可された医療は科学的に根拠のある安全な治療として信頼されます。原則として国民皆に公平に一定水準以上の標準的医療が提供される日本の制度は確かに誇れるものです。
一方、日本で保険認可を受けていない医療の中には、国際的に既に広く普及しているものや、最先端医療のために保険認可が遅れているものが、数多くあります。本来、良い医療は、国民がそれを享受できるように即保険認可を得るのが理想ですが、話はそれほど単純ではありません。そして、医療保険行政を取り仕切っているのは厚労省ですが、そこが率先して信頼できる医療行為に保険認可を与えるわけではありません。時に社会情勢や世論の影響を受けることはあるようです。しかし、厚労省自ら保険認可が妥当な医療をリサーチして許認可するわけではありません。
それでは、国内で医療行為が保険認可を受ける際に、どのような手順が取られるのでしょうか。保険収載により最も利益を受けるべきなのは被保険者である国民です。ところが、ある医療技術や医療機器、医薬品が保険認可されることで直接的に利益を受ける人格が、保険収載を目指して活発に動いている実態があります。
例えば、医薬品メーカーは、商品としての薬剤が日本で保険収載されなければ販売市場を確保できず事業にならないので、開発費を注ぎ薬効が期待される新薬に関しては多額の治験費用をかけて保険認可に取り組みます。医療機器メーカーにとっても同様に、新しい医療ツールを国内で販促するためには保険収載が必須となります。
また、それらの医療技術を用いた医療技術、治療法については、その診療に取り組む医師が治験を積極的に進めることもあります。その場合は、許認可を得るために要する巨額な治験費用は、医療機器メーカーが支払います。
PLDDが保険収載となっていない理由は、保険認可を受けるために必要な莫大な治験費用を支払う医療機器メーカーが存在しないことに加えて、日本で椎間板ヘルニアの治療を担当するのは殆ど整形外科医であるということにあります。PLDDは低侵襲治療(体にダメージの少ない治療)であり、切除手術をするリスクを取るほど重症ではないけれども、長年にわたって痛みやしびれに苦しみながら有効な治療を受けられていない患者さん達にとっては救いとなる治療です。しかし、椎間板ヘルニアの治療を担当する整形外科医は、切開手術や内視鏡手術などの病変を切除する治療法には精通しているものの、皮膚を介して椎体の間に細い針を誘導してレーザーファイバーを挿入する技術は習得していないことが殆どなのです。昨今、従前の切開手術に比べて傷の小さな内視鏡手術が保険収載されたため、椎間板ヘルニアに対する治療法としてPLDDを選択する整形外科医は尚更少数派となりました。内視鏡手術は従来の切開手術に比べると確かに低侵襲と言えますが、入院は必要で、時に大きな合併症(出血、神経損傷)を引き起こすリスクがあります。PLDDより大きめのヘルニアに対応できるとは言っても、相応に大きなヘルニアには内視鏡でもやはり限界があります。すなわち、内視鏡手術がPLDDより圧倒的に優れると断言できるわけではありません。重篤な合併症がほぼ皆無のPLDDは内視鏡手術を行う前に選択してよい治療と言えるでしょう。しかし、これを広く普及させることを潔よしとする整形外科医がなかなか増えないのが現状です。椎間板ヘルニアの治療を専門で行うのは神経外科医である国際的な事情と異なり、日本では整形外科医が主たる担当医であることを鑑みても、日本でPLDDが保険収載されることは現実的には難しいでしょう。
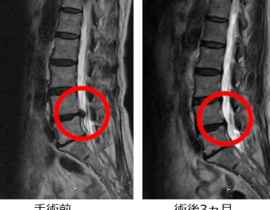
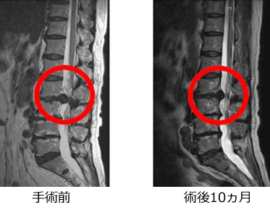
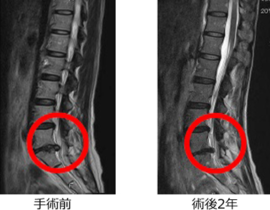
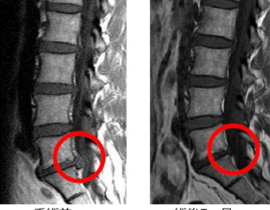
北青山Dクリニックは脳神経外科専門医が、神経解剖に関する専門的知識と繊細な穿刺技術を駆使して10年以上PLDDに取り組んでいます。安定した治療成績が積み上げられ、患者さんの治療に対する満足度が大きいことを体感するにつけ、本来はPLDDこそ保険収載されるべき治療法だと感じています。